EDは珍しい症状ではなく、原因を見極めて早めに対処することが改善の第一歩である。国内の調査では、ED有病率は30.9%という報告もあり、年齢を問わず多くの男性が経験しうるとされている。
ただし、放置すると症状の悪化だけでなく、自信低下や別の病気の見落としにつながるおそれがある。改善を目指すなら、EDになる原因を知り、生活習慣の見直しと受診を含めた3ステップで進めるとよい。
そもそもEDとは?

EDとは、Erectile Dysfunctionの略で、日本語では「勃起障害」または「勃起不全」と呼ばれる状態である。
EDの定義
満足な性行為を行うのに十分な勃起が得られない、または維持できない状態が持続または再発すること。
ED診療ガイドライン
EDのサインの例
EDは段階的に進行することも多く、初期段階では自覚しにくい場合もある。以下のような変化が代表的なサインである。
- 勃起を維持できる自信が以前より低くなっている
- 性的刺激を受けても十分な硬さにならないことがある
- 挿入後に途中で硬さが弱まることがある
- 性行為の最後まで勃起を維持するのが難しくなっている
- 満足できる性行為ができた回数が減っている
EDのセルフチェックの注意点

セルフチェックはあくまで目安であり、EDかどうかは断定できない。
以下のような状況に当てはまる場合は、自己判断で様子を見るのではなく受診を検討すべきである。
- 症状が6ヶ月以上続いている
- 満足できる性行為が明らかに減っている
- 挿入後の維持が困難な状態が繰り返されている
- 糖尿病・高血圧・脂質異常症・心疾患などの持病がある
- 骨盤内手術や放射線治療を受けたことがある
- 薬の服用を開始してから症状が現れ始めた
EDの主な原因とは?
EDは「気持ちの問題」だけでも「血管の問題」だけでも起こりうる症状である。1つの原因ではなく、複数の要因が重なって起こることが多い。ここではEDの代表的な原因を、心因性・器質性・混合性・薬剤性に分けて解説する。
原因①緊張や不安が引き金となる「心因性ED」
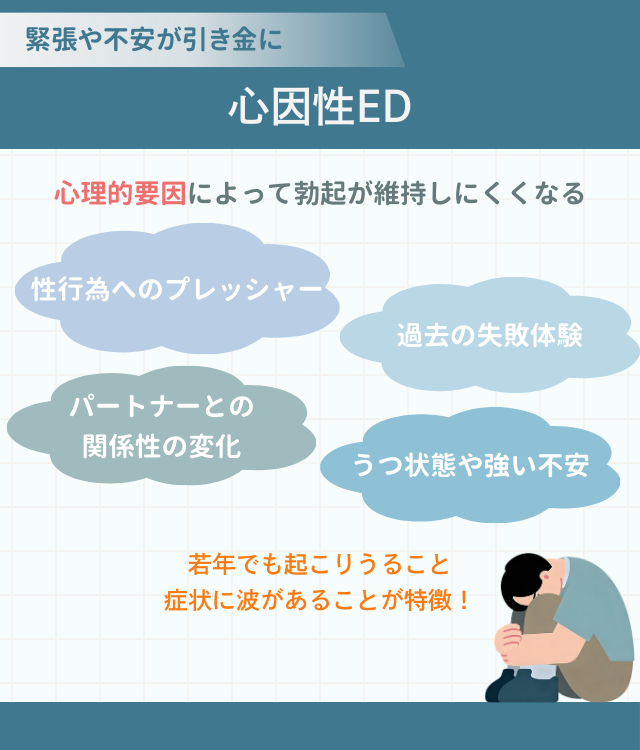
心因性EDは、身体機能に大きな異常がないにもかかわらず、心理的要因によって勃起が維持しにくくなる状態である。
きっかけとして多いものは、次のとおりである。
性行為へのプレッシャー
過去の失敗体験
パートナーとの関係性の変化
うつ状態や強い不安
などだ。一度うまくいかなかった経験が「また失敗するかもしれない」という緊張を生み、さらに症状を悪化させることがある。
心因性EDの特徴として、若年でも起こりうること、症状に波があることなどが挙げられる。
対策の方向性としては、心理的負担を軽減することが基本となる。治療薬の使用が検討される場合もあるが、原因を踏まえて判断することが重要である。
原因②血管・神経・ホルモンなどが関与する「器質性ED」

器質性EDは、身体の構造的・機能的な問題が主因となるタイプである。関与しうる要因の例は下記のとおりだ。
- 前立腺全摘除術などの骨盤内手術
- 脊椎や脊髄の手術
- 骨盤部の放射線治療
- 脳卒中やパーキンソン病などの中枢神経疾患
- 糖尿病、腎疾患、多発性神経炎などの末梢疾患
- 排尿障害や睡眠障害
器質性EDは、疾患の症状として起きている可能性がある。症状が持続する場合や急に悪化した場合は、早めの受診を検討したい。
原因③心因性と器質性の両方がある「混合性ED」

実際のED診療では、心因性か器質性かを明確に分けられる症例は多くない。多くの場合、軽度の血流低下に心理的緊張が加わるなど、複数の要因が重なっている。
そのため、「器質性が主因」「心因性が主因」といった整理は行うが、完全にどちらか一方のみというケースは少ないとされる。
原因④薬が原因の「薬剤性ED」

服用している薬の影響で勃起機能が低下することがある。ただし、薬そのものが原因なのか、治療している病気が原因なのか、あるいは両方が関係しているのかを判断する必要がある。
代表的な例として、次のような薬が挙げられる。
- 高血圧の治療薬
- うつ病の治療薬(抗うつ薬)
- 前立腺肥大症の治療薬
- AGA(男性型脱毛症)の治療薬
薬を自己判断で中断すると、本来治療すべき病気が悪化する可能性がある。EDが気になった場合は、必ず医師に相談しよう。
EDを治すためにまずやることは?簡単3ステップ

ED(勃起不全)は、生活習慣、心理的要因、血管機能の低下、基礎疾患など複数の要因が関与する症状である。ここでは、ED改善のために行うべき3つのステップを解説する。
生活習慣を見直す
EDにはさまざまな原因があるが、なかでも体重の増加、運動不足、喫煙などは自分で改善しやすい。下記のように、生活習慣を見直すとよい。
- 体重が増えている場合は、無理のない範囲で減量を目指す
- 週に数回の有酸素運動を習慣にする
- 喫煙している場合は禁煙を検討する
- お酒の量を見直す
- 睡眠時間を確保する
- 強いストレスをため込まない
受診の目安を確認する
次に重要なのは、医療機関へ相談すべきかを見極めることである。
- 6ヶ月以上改善しない
- 朝立ちの消失が続いている
- 性欲が低下している
- 糖尿病・高血圧・脂質異常症などの持病がある
EDは病気の症状として表れる場合があるため、なるべく早めに受診することが望ましい。
適切な治療を選択する
使われることが多いのが、PDE5阻害薬と呼ばれる飲み薬である。代表的なものに、シルデナフィルやタダラフィルなどがある。性的刺激があったときに陰茎への血流の増加を促し、勃起しやすくする働きがある。
どの薬をどの量で使うかは、年齢や持病、服用中の薬などを確認したうえで、医師が判断する。
飲み薬が使えない場合や、効果が十分でない場合には陰圧式勃起補助具(陰圧で血液を集める方法)の使用や陰茎に注射する治療などが選択肢となる。
大切なのは、自己判断で量を増やしたり、個人輸入の薬を使ったりしないことである。思わぬ副作用や、危険な組み合わせが起こる可能性があるため、必ず医師の指示に従うことが重要だ。
自力でのED症状の改善はできる?日常生活で気をつけたいポイント
EDは、血管機能や代謝、睡眠状態が勃起機能と関連があると考えられている。そのため、生活習慣の見直しが改善に役立つ可能性もある。
ここでは、EDのリスクを抑えるために日常生活で気をつけるべきポイントについて解説する。
血行と代謝に配慮した食事を意識する
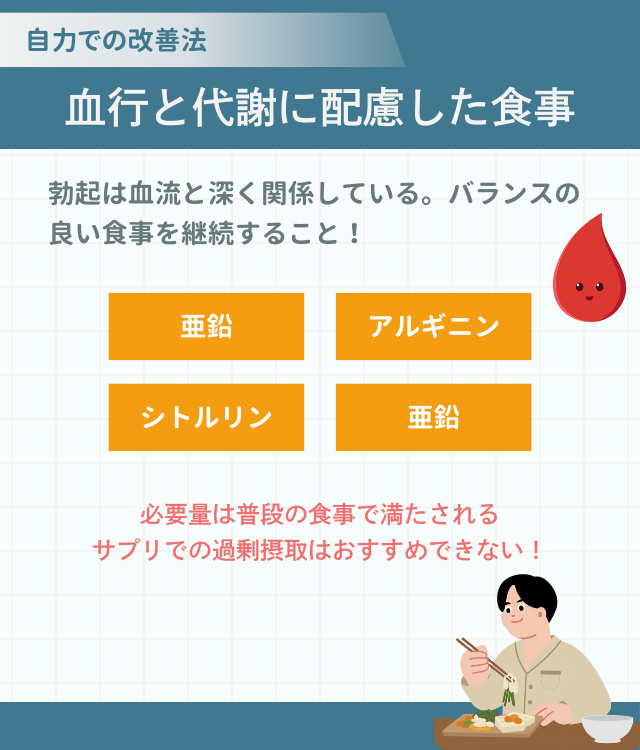
勃起は血流と深く関係している。そのため、動脈硬化や代謝異常のリスクを下げる食習慣は、結果として勃起機能の維持に役立つ可能性がある。
特定の食品に頼るのではなく、バランスのよい食事を継続することが大切だ。また、EDとの関連で注目される成分を意識して摂ることも1つの方法だ。
亜鉛
亜鉛は牡蠣、赤身肉、レバー、ナッツ類などに含まれるミネラルで、細胞の代謝や免疫機能、たんぱく質やDNAの合成、傷の回復などに関与する、健康維持に欠かせない栄養素である。
男性ホルモンとの関連で注目されることも多いが、特定の作用だけを期待して摂取するものではない。
- 参考:厚生労働省「亜鉛」
アルギニン
大豆製品、ホタテ、鶏卵などに含まれるアミノ酸だ。血管拡張との関連で紹介されることがあるが、EDへの効果が証明されているわけではない。
シトルリン
スイカやプルーン、ニガウリ、もやしなどに含まれる成分だ。アルギニンの合成に関わるため、結果として血管拡張との関連で注目されることがある。
ビタミンE
ビタミンEは、ナッツ類、植物油、アボカドなどに含まれる脂溶性ビタミンである。血管の健康維持に関与し、血行を保つうえで重要な栄養素とされている。血流は勃起機能と深く関係しているため、セルフケアに役立つとの考え方もある。
ただし、通常の食事で必要量はおおむね満たされることが多く、サプリメントでの過剰摂取は推奨できない。
- 参考:厚生労働省「ビタミンE」
- 参考:農林水産省「ビタミンと食物繊維」
筋トレ・運動を習慣にする

運動不足は、血管機能の低下や体重増加、生活習慣病のリスク要因となり得る。定期的な運動習慣は血流や代謝の改善に役立つ可能性があり、結果としてEDのリスク要因を下げる方向に働くことが期待される。
健康づくりのための身体活動・運動ガイド2023では、「個人差を踏まえ、強度や量を調整し、可能なものから取り組む」ことを基本方針としている。そのうえで、成人の目安として次が示されている。
- 歩行またはそれと同等以上の強度の身体活動を1日60分以上(1日約8,000歩以上)
- 息が弾み汗をかく程度の運動を週60分以上
- 筋力トレーニングを週2〜3日
「やや息が弾むが会話はできる」程度が中等度の目安である。無理のない範囲から始め、継続できる形に整えることが重要である。また、座りっぱなしの時間が長くなりすぎないよう意識し、こまめに身体を動かすことも推奨されている。
日常生活に取り入れやすい運動の例としては、通勤時に一駅分歩く、階段を使う、昼休みに速歩を取り入れる、自宅でのスクワットやプランクなどの自重トレーニングが挙げられる。
短期間で無理をすると継続が難しくなるため、「今より少しでも多く身体を動かす」という意識で始めることが、習慣化において大切だ。
睡眠・喫煙・ストレスを見直す

生活リズムの乱れは、勃起機能に影響を与えるリスク因子になり得ると考えられている。睡眠不足、喫煙、慢性的なストレスは、自律神経や血管機能、ホルモンバランスに関係するためである。
睡眠を整える
睡眠不足が続くと、男性ホルモンの分泌や自律神経の働きに影響が出ることがある。まずは、寝る時間と起きる時間をできるだけそろえ、生活リズムを整えることが大切だ。
寝る前のスマートフォンは、強い光によって眠りをうながす「メラトニン」の分泌を遅らせ、寝つきを悪くすることがある。就寝1時間前からは画面を見る時間を減らし、できれば寝室にスマートフォンを持ち込まないようにしたい。
朝は日光を浴び、夜は照明を暗くすることで体内時計が整い、自然な眠気が訪れやすくなる。寝室はできるだけ暗く、静かで、暑すぎず寒すぎない温度に保つことも大切だ。
また、日中に軽い運動をする、朝食をとる、寝る前はリラックスする時間をつくるといった習慣も睡眠の質を高める。
禁煙を検討する
喫煙は血管の働きを悪くすることがあり、EDの要因の1つといわれている。タバコをやめることは、勃起機能の改善だけでなく、心臓や血管の病気、がんの予防にもつながる。
自分だけで禁煙するのが難しい場合は、医療機関の禁煙外来を利用する方法もある。必要に応じて薬を使いながら、無理のない形で禁煙をサポートしてもらえる。
ストレスに適切に対処する
強い不安や長く続くストレスは、心因性EDのきっかけになることがある。仕事や家庭の変化が影響することも少なくない。
軽く体を動かす、今の気持ちを書き出す、ゆっくり深呼吸をする、音楽を聴く、歌うなど、できそうなことから試してみることが大切だ。その日の体調や気分に合わせて選べばよいだろう。
眠れていない、食事がとれていないなど、つらさが強いときは無理をしないことも必要だ。1人で抱え込まず、家族やパートナーに気持ちを話すだけでも楽になることがある。
それでも不安や落ち込みが続く場合は、心療内科や精神科に相談しよう。
EDの主な治療法は?原因別に選ぼう
は何がある?.png)
EDの治療は、原因に応じて方法を選ぶ必要がある。ここでは、主な治療法について解説する。
ED治療薬で勃起をサポートする
現在のED治療で主流となっているのはPDE5阻害薬である。性的刺激があったときに血流を促す仕組みを補助し、勃起しやすくする。シルデナフィル(バイアグラ)、タダラフィル(シアリス)、バルデナフィル(レビトラ)の3剤が用いられる。
| 一般名 | 服用のタイミング | 持続時間 | 注意点 |
|---|---|---|---|
| シルデナフィル | 性行為の約1時間前 | 2~4時間程度 | 食事内容の影響を受けることがある体質や持病、併用薬の確認が重要 |
| バルデナフィル | 性行為の約1時間前 | 4時間以内 | 体質や持病、併用薬の確認が重要 |
| タダラフィル | 性行為の約1時間前 | 長時間(目安として36時間) | 長く作用することで不都合が起こらないか確認が必要 |
- 持続時間や体感には個人差があるため、上表はあくまで目安である。
PDE5阻害薬は、硝酸薬(狭心症治療などで使用する)との併用が禁忌である。併用により危険な血圧低下を起こすおそれがあるためである。
また、心疾患、高血圧、糖尿病などの持病がある人、常用薬がある人は、自己判断で使用せず、必ず医師に相談すべきだ。
PDE5阻害薬では、ほてり、頭痛などが起こることがある。ほかにも鼻づまり、消化不良、めまいなどがみられる場合があるが、頻度や程度は個人差がある。
- 参考:日本性機能学会・日本泌尿器科学会「ED診療ガイドライン第3版」
- 参考:厚生労働省「審査報告書」
- 参考:医薬品医療機器総合機構「バルデナフィル錠5mg『FCI』」
- 参考:医薬品医療機器総合機構「シルデナフィルOD錠50mgVI「トーワ」」
- 参考:医薬品医療機器総合機構「シアリス錠5mg/シアリス錠10mg/シアリス錠20mg」
おすすめのED治療薬について詳しくはこちら
低出力体外衝撃波による治療
EDに対して陰茎リハビリテーションという考え方が注目されている。これは、勃起機能を一時的に補助するだけでなく、血管機能へのアプローチを試みる治療法のひとつである。
低出力体外衝撃波による治療は、弱い衝撃波を陰茎周囲に照射し、血管に影響を与えることで、結果として血流を促す治療法である。クリニックによって使用機器や施術回数、費用が異なり、効果の現れ方にも個人差がある。
原因別のED治療の流れ

ED治療は、原因や重症度、持病の有無などを踏まえて段階的に検討されることが一般的である。ここでは、改善法と流れについて解説する。
生活習慣の見直し+内服治療
まず検討されることが多いのが、生活習慣の見直しとPDE5阻害薬の内服である。
生活習慣の改善は、血管機能や代謝の状態を整え、リスク要因を下げる方向に働く可能性がある。睡眠、運動、禁煙、体重管理などが基本となる。これと並行して、PDE5阻害薬(シルデナフィル、タダラフィル、バルデナフィルなど)が処方されることが多い。
ただし、他の薬と同様に服用できない人や、注意が必要な人がいるため、まずは医師に相談する必要がある。
効果が不十分な場合には機器の使用・注射療法
内服薬で十分な効果が得られない場合、機器の使用や注射療法が検討されることがある。代表的な治療法は下記のとおりだ。
陰圧式勃起補助具(バキュームデバイス)
陰茎を陰圧状態にして血液を引き込み、物理的に勃起を補助する機器である。薬剤が使用できない場合や、薬で効果が不十分な場合の選択肢となる。
陰茎海綿体注射療法(PGE1)
PGE1製剤と呼ばれる薬剤を陰茎海綿体に注射する方法である。血管の機能が保たれていれば、注射後比較的速やかに勃起がみられることがある。
PGE1製剤はEDの診断目的として利用する場合に限り、保険が適用される。治療薬としては日本で承認されておらず、治療目的での使用は限られた医療機関で自主臨床研究として行われているのが現状である。
手術
陰茎の変形が性交の妨げになっている場合は、手術が選択肢となることがある。プリケーション法や楔状切除は、陰茎をまっすぐにする手術である。陰茎が短くなる、知覚に問題が生じるなどのリスクがあるため、医師に相談したうえで慎重に検討することが大切だ。
EDを放置するリスクと注意点

EDは、疲れや寝不足、強いストレスなどが原因で一時的に起こることもある。そのため、性行為が数回うまくいかなかっただけで過度に心配する必要はない。ただし、同じ状態が何ヶ月も続いている場合は、医師に相談した方がよいだろう。
また、高血圧や糖尿病、脂質異常症などの生活習慣病があると、血管の働きが弱まり、EDにつながることがある。EDがあるからといって必ず重大な病気があるとは限らないが、不安な場合は医師に相談したい。
また、EDは体だけでなく心にも影響しやすい。性行為がうまくいかない経験が続くと自信をなくしたり、性行為そのものが不安になったりすることがある。パートナーとの関係がぎくしゃくしてしまう場合もある。医療機関で相談すれば、原因や対処法が整理でき、気持ちが軽くなることも少なくない。
EDは原因に応じた適切な対応が重要
EDは、原因に応じた対応が大切だ。ここまでの内容をまとめると、以下のとおりである。
- EDとは、「満足な性行為に十分な勃起が得られない、または維持できない状態が続いたり再発したりすること」を指す
- 運動・睡眠・禁煙などの生活習慣を見直すことは、リスクを下げることにつながる可能性がある
- 治療は飲み薬が選ばれることが多く、効果が足りない場合は機器や注射、場合によっては手術が検討されることもある
- EDの背景に高血圧や糖尿病などが隠れていることもあるため、不安な場合は早めに受診した方がよい
EDは「そのうち治るだろう」と放置するのはおすすめできない。医療の力を借りることで、改善が期待できる場合もある。対面のクリニックだけでなく、オンライン診療という選択肢もあるため、まずは相談することが大切である。
オンラインでED治療を受ける方法について詳しくはこちら
EDの原因や改善法に関するよくある質問
EDの改善法を調べていると、「自然に治るのか」「何回続いたら受診すべきか」「薬は毎日飲んでもよいのか」など、判断に迷う疑問が出てくるだろう。ここでは、EDの改善法に関するよくある質問に回答する。